La taquicardia supraventricular (TSV)
- Bienvenido
- »
- Arritmia
- »
- La taquicardia supraventricular (TSV)

La taquicardia supraventricular (TSV) es una arritmia cardíaca asociada con una frecuencia rápida y muy regular, que puede alcanzar entre 180 y 220 latidos por minuto, y que no proviene del marcapasos natural del corazón, el nódulo sinusal.
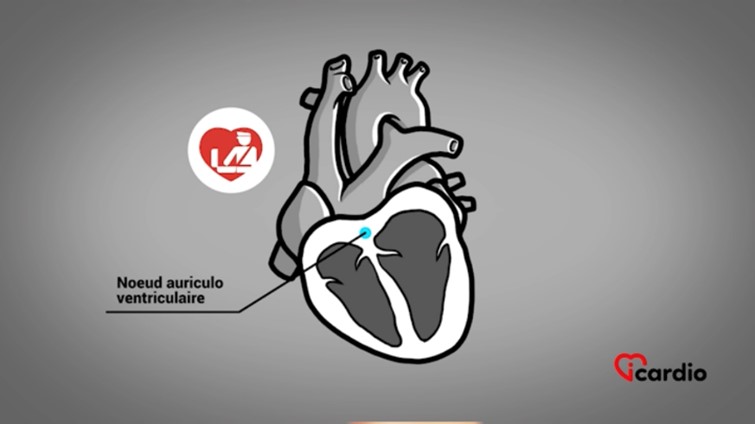
Su punto de partida está situado por encima de los ventrículos
Esta arritmia proviene de las regiones situadas por encima de los ventrículos, de ahí su nombre: supraventricular.
Breve repaso de la anatomía del corazón
El corazón está compuesto por cuatro cavidades comúnmente llamadas cámaras.
La parte superior está formada por las aurículasLas aurículas son las dos cavidades superiores del corazón. Actúan como reservorios de sangre que luego llenarán los ventrículos. derecha e izquierda (AD-AI), mientras que los ventrículos derecho e izquierdo (VD-VI) componen la parte inferior del corazón.
Este órgano es el motor de la vida, y sus cuatro cavidades actúan como reservorios de sangreLa sangre se compone de glóbulos rojos, glóbulos blancos, plaquetas y plasma. Los glóbulos rojos transportan el oxígeno y el dióxido de carbono. Los glóbulos blancos son nuestro sistema de defensa. Las plaquetas evitan el sangrado.. Cuando el corazón se contrae, bombea y propulsa la sangreLa sangre se compone de glóbulos rojos, glóbulos blancos, plaquetas y plasma. Los glóbulos rojos transportan el oxígeno y el dióxido de carbono. Los glóbulos blancos son nuestro sistema de defensa. Las plaquetas evitan el sangrado. por todo el organismo.
Para funcionar correctamente, esta bomba necesita un impulso eléctrico que determine el número de latidos por minuto.
Como la red eléctrica de una casa
El corazón tiene una red eléctrica, similar a la que existe en una casa. Está construida de la siguiente manera:
- La corriente llega al segundo piso, donde se encuentra el generador eléctrico.
- La corriente pasa luego al primer piso por un único lugar; es aquí donde se encuentra la caja de control.
- Desde esta caja, la corriente se dirige a las habitaciones inferiores a través de cables especializados de alta conducción.
Revisemos todo desde el punto de vista cardíaco
El director de orquesta de este sistema eléctrico se encuentra en la parte superior del corazón, en la aurícula derecha. Es un grupo de células llamado nodo sinoauricular, que es el marcapasos natural del corazón. Este nodo desencadena todos los latidos del corazón y determina su frecuencia.
Esta frecuencia cardíaca, o ritmo cardíaco, se llama ritmo sinusal debido a su punto de origen, el nodo sinoauricular.
Una transmisión eléctrica organizada
La electricidad generada por este nodo se transmite a las aurículasLas aurículas son las dos cavidades superiores del corazón. Actúan como reservorios de sangre que luego llenarán los ventrículos. y los ventrículos a través del único paso posible, el nodo auriculoventricular, que actúa como un controlador eléctrico. Este controlador regula la velocidad del paso eléctrico.
Después de este paso obligatorio, la electricidad llega a los ventrículos a través de una red de conducción rápida, la red de Purkinje.

Frecuencia cardíaca normal
Se considera que la frecuencia cardíaca normal se encuentra entre 60 y 100 latidos por minuto.

Variación a lo largo del día
Es normal que la frecuencia cardíaca varíe a lo largo del día. El corazón late más lentamente cuando estamos en reposo, en parte debido al efecto de ciertos medicamentos, y se acelera durante la actividad física o el estrés, por ejemplo.
Hay un cortocircuito en la red eléctrica
El problema subyacente a la taquicardia supraventricular (TSV) es, en cierto modo, un cortocircuito eléctrico en la red eléctrica del corazón. Como resultado, el corazón late rápidamente, incluso cuando la persona está en reposo, sin ninguna estimulación externa.

¡Va rápido!
La frecuencia cardíaca habitual de este tipo de arritmia es de 140 a 220 latidos por minuto, de manera muy regular.

¿A quién afecta?
Las TSV pueden afectar tanto a niños como a adultos de todas las edades, a menudo en buen estado de salud.
Esta anomalía no es hereditaria y no tiene relación con la presencia o ausencia de arterias coronarias bloqueadas.
¿Cuáles pueden ser los síntomas?
Esta arritmia se manifiesta habitualmente por el inicio súbito de palpitaciones, del tipo «corazón acelerado», y termina también de manera abrupta con el retorno del ritmo sinusal, es decir, el ritmo normal.
Puede dar la sensación de estar practicando un deporte intenso, con un corazón que palpita y parece querer salir del pecho, incluso estando en reposo.

Una comparación clásica
Se puede imaginar el inicio y el final de las palpitaciones como encender y apagar una luz. Por ejemplo, el corazón pasa de 80 a 180 latidos por minuto de manera repentina, y luego vuelve abruptamente a 80 latidos por minuto.
Esta descripción del inicio y final abruptos del episodio de palpitaciones inmediatamente orienta al profesional de la salud hacia un diagnóstico de TSV.
De duración variable
Una TSV puede ser de corta duración, solo unos minutos. También puede suceder que la TSV se prolongue durante algunas horas, e incluso varias horas, obligando a la persona a acudir a urgencias del hospital para recibir un tratamiento intravenoso que ponga fin a la crisis.
Otros malestares posibles
Algunas personas no perciben las palpitaciones como latidos rápidos, sino que sienten una falta de aire repentina, dolores en el pecho o mareos. Estos síntomas son ocasionados por el ritmo cardíaco alto y sostenido.
No es mortal, pero es molesta
La TSV no es mortal ni peligrosa.
Afecta más bien la calidad de vida, ya que puede desencadenarse en cualquier momento, a cualquier hora del día o de la noche, y sin factores precipitantes o predisponentes.
Frecuencia muy variable
La frecuencia de los episodios es diferente de una persona a otra y puede variar con el tiempo en una misma persona.
Efectivamente, puede ocurrir un episodio al año o de dos a tres episodios por semana. Desafortunadamente, la frecuencia no es fija.
Pueden surgir crisis repetitivas de TSV durante la adolescencia, seguidas de una calma durante varios años, con recurrencias durante la menopausia o la andropausia.

El por qué y el cómo
Tres mecanismos son principalmente responsables de una TSV:
- Cortocircuito en el nodo auriculoventricular llamado reentrada nodal (50 a 70% de los casos).
- Un cable eléctrico adicional en el corazón presente desde el nacimiento, llamado haz eléctrico accesorio (20 a 30% de los casos).
- Cortocircuito en la aurícula llamado taquicardia auricular paroxística (TAP) (10 a 20% de los casos).
• Reentrada nodal
En aproximadamente el 30% de la población, la región del nodo auriculoventricular (NAV) está compuesta por dos vías de entrada eléctrica: una vía de conducción lenta y una vía de conducción rápida. Esto es una variante normal.
Mientras la electricidad pase por ambas vías al mismo tiempo, la señal eléctrica llega simultáneamente a los ventrículos y no causa un cortocircuito, por lo tanto, no hay arritmia.

Una TSV por reentrada nodal puede ser desencadenada por la producción prematura de electricidad llamada extrasístole. Una extrasístole se produce ya sea en la aurícula (extrasístole auricular o ESA) o en el ventrículo (extrasístole ventricular o ESV).
La mayoría de las veces es asintomática o se siente de diferentes formas según los individuos. Algunos la describen como una pausa en el corazón o un latido más fuerte.
Si la extrasístole penetra en el nodo AV pasando de manera sincronizada por la vía lenta y la rápida, no habrá cortocircuito. Sin embargo, si la extrasístole llega en un momento preciso en que una de las dos vías no está lista para dejar pasar la corriente, la electricidad desciende solo por una vía y sube por la otra en sentido inverso, creando un microcircuito eléctrico que causa una taquicardia supraventricular paroxística (TSVP).
• Haz accesorio (anteriormente llamado Wolff-Parkinson-White)
Un haz accesorio es un cable eléctrico adicional presente desde el nacimiento que conecta la aurícula con el ventrículo, evitando el control del nodo AV. Puede estar ubicado en el lado derecho o izquierdo del corazón.
En algunos casos, este haz es inofensivo y nunca causará arritmia. Sin embargo, en otros casos, el factor desencadenante de una TSV por un haz accesorio son, nuevamente, las extrasístoles.
Cuando se desencadena, la actividad eléctrica desciende por el nodo AV y sube en sentido contrario (o retrógrado) por el haz accesorio. La actividad eléctrica está lista para descender nuevamente al ventrículo por el nodo AV, creando así un circuito eléctrico. Este bucle también puede ocurrir en sentido inverso, descendiendo al ventrículo por el haz accesorio y subiendo por el nodo AV.

• Taquicardia auricular paroxística (TAP)
La taquicardia auricular paroxística puede originarse en la aurícula derecha o en la aurícula izquierda. Se forma un microcircuito eléctrico, tomando el lugar del marcapasos natural del corazón y produciendo electricidad muy rápida, provocando así la TSV.

Tratamiento
El tratamiento de una TSV varía de un individuo a otro. Está directamente relacionado con la frecuencia de los episodios, su duración, los síntomas experimentados y las consecuencias sobre la calidad de vida de la persona.
Trucos para intentar
Las maniobras de Valsalva pueden, en ocasiones, detener la taquicardia supraventricular (TSV).
- Forzar el abdomen: Esta maniobra consiste en hacer fuerza como si estuviera evacuando con dificultad.
- Enfriar la cara: Otra maniobra consiste en colocar rápidamente una toalla fría sobre la cara o sumergir el rostro en un balde de agua helada.
Estas intervenciones pueden actuar sobre las conexiones nerviosas del corazón e influir en su sistema eléctrico, llevándolo de vuelta a su frecuencia normal.

La terapia
Se pueden utilizar varias terapias, dependiendo de los síntomas, la frecuencia de las arritmias, su duración y sus recurrencias.
Una prescripción "por si acaso"
Si ocurriera un episodio y la maniobra de Valsalva no fuera efectiva, se le recetaría al paciente una medicación. El medicamento, tomado en ese momento en forma de píldora, podría poner fin a la arritmia.

Una medicación más específica
Cuando los episodios son frecuentes y afectan la calidad de vida de una persona, los médicos pueden prescribir una medicación que consiste en ralentizar la conducción eléctrica en el nodo AV.
En otros casos, se puede utilizar una medicación diferente que actúe específicamente sobre la electricidad de la aurícula o sobre el haz accesorio.
La eficacia de la medicación es muy variable. Incluso cuando es efectiva, la medicación puede a veces causar efectos secundarios que pueden llevar a un cambio de tratamiento o, simplemente, al abandono del mismo.
Una terapia definitiva: la Ablación
Otra método para eliminar definitivamente las TSV es la ablación por catéter. Este tratamiento permite curar una TSV destruyendo la zona responsable de la arritmia.
- Estudio electrofisiológico
La primera etapa de este tratamiento es realizar un estudio electrofisiológico (EEP), que consiste en estudiar la actividad eléctrica del corazón para encontrar el mecanismo de la TSV. Este examen se realiza mediante catéteres que se introducen en las venas del cuerpo y se dirigen a diferentes lugares del corazón.
- La ablación
Estos catéteres registran las señales eléctricas cardíacas. De esta manera, los especialistas pueden determinar con precisión la ubicación de la TSV y destruir el cortocircuito. Esta intervención se realiza con un catéter que quema la región, ya sea mediante calor (radiofrecuencia) o mediante frío (crioablación).

Duración de la intervención
La duración del procedimiento es variable. Por lo general, un máximo de 2 horas es suficiente para realizar la intervención.
Excelentes tasas de éxito
Las tasas de éxito varían según los mecanismos de la TSV; sin embargo, en promedio son altas, alcanzando el 95% en la mayoría de los casos.
Riesgos asociados al procedimiento
Como en toda intervención quirúrgica, la ablación conlleva riesgos.
- Las complicaciones mayores relacionadas con el procedimiento representan ≤ 1% de los casos (necesidad de implantar un marcapasos, infarto, perforación cardíaca, etc.).
- Pueden surgir complicaciones menores, como un leve sangrado o la formación de un hematoma (acumulación de sangreLa sangre se compone de glóbulos rojos, glóbulos blancos, plaquetas y plasma. Los glóbulos rojos transportan el oxígeno y el dióxido de carbono. Los glóbulos blancos son nuestro sistema de defensa. Las plaquetas evitan el sangrado. en los sitios donde se han instalado los catéteres).

Recordatorio
Es importante recordar que el tratamiento elegido para una TSV varía de una persona a otra. Los diferentes beneficios y riesgos de cada una de las opciones son presentados por el profesional de la salud.
La decisión final recae en el paciente, después de una discusión con su médico tratante.












