Angine Instable – NSTEMI
- Accueil
- »
- Maladies coronariennes
- »
- Angine Instable – NSTEMI

Le cœur est une pompe musculaire extraordinaire qui assure la circulation du sangLe sang est composé de globules rouges, de globules blancs, de plaquettes et de plasma. Les globules rouges sont responsables du transport de l’oxygène et du dioxyde de carbone. Les globules blancs constituent notre système de défense >> dans tout le corps. Il est le moteur de la vie.
À lire: Maladie coronarienne – Angine
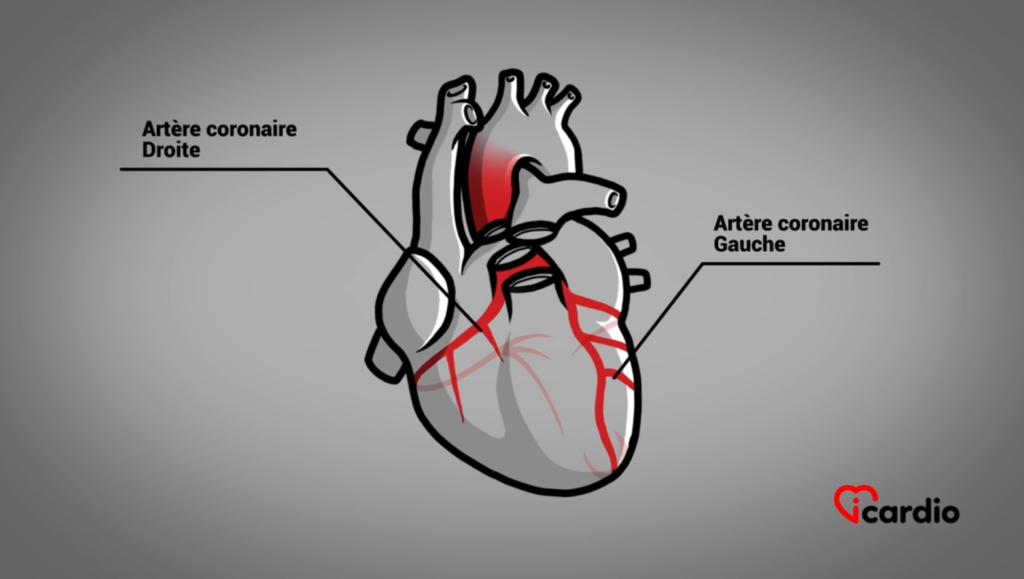
Les artères coronaires
Ce muscle vital fonctionne grâce à l’oxygène, acheminé par un réseau de vaisseaux sanguins appelés artères coronairesLes deux artères coronaires, la droite et la gauche, forment le réseau sanguin qui alimente le cœur en oxygène et en nutriments. Elles sont situées directement à la surface du cœur et se ramifient en branches qui >>. Ces artères, qui entourent et pénètrent le cœur, sont responsables de lui fournir l’oxygène dont il a besoin pour fonctionner correctement. Le diamètre de ces vaisseaux peut varier entre 2 et 4 mm.
Toute réduction de la taille de ces artères, même légère, peut entraver l’apport en oxygène au muscle cardiaque, compromettant ainsi son fonctionnement. Si cette diminution est suffisamment importante, elle peut provoquer des dommages parfois irréversibles au cœur.
Trois principaux types d'obstacles
La circulation coronaire peut être entravée de 3 façons. Celles-ci ont le même point de départ, la couche musculaire du vaisseau sanguin, la media :
1-Spasme de l’artère coronaireLes deux artères coronaires, la droite et la gauche, forment le réseau sanguin qui alimente le cœur en oxygène et en nutriments. Elles sont situées directement à la surface du cœur et se ramifient en branches qui >> de façon spontanée ou provoquée par la consommation d’une substance telle que la cocaïne.
Le spasme coronarien est une contraction de la couche musculaire de la media, laquelle a pour effet d’étouffer le vaisseau.
La gravité des conséquences de cet étranglement dépend de l’importance du spasme, c’est-à-dire s’il s’agit d’une fermeture complète ou partielle de l’artère et de la durée du spasme.

2-Dissection ou déchirure spontanée de la media.
La raison pour laquelle cela se produit n’est pas encore bien connue, mais on semble vouloir l’associer à une anomalie de la media.
Les conséquences dépendront, cette fois encore, de la gravité de la déchirure interne du vaisseau et s’il y a eu un blocage partiel ou total de l’artère.

3-Rupture de la plaque d’athérome.
Plus souvent désignée comme étant une rupture de plaque de cholestérolLe cholestérol est essentiel au bon fonctionnement du corps humain, mais il peut aussi avoir des effets néfastes s’il est présent en excès., c’est de loin la cause la plus fréquente d’altération de la circulation coronaire.

Regardons de plus près ce dernier cas.
La Plaque de Cholestérol
La rupture d’une plaque d’athérome est la cause la plus fréquente d’obstruction aiguë des artères coronairesLes deux artères coronaires, la droite et la gauche, forment le réseau sanguin qui alimente le cœur en oxygène et en nutriments. Elles sont situées directement à la surface du cœur et se ramifient en branches qui >>.
Ces plaques, composées principalement de cholestérolLe cholestérol est essentiel au bon fonctionnement du corps humain, mais il peut aussi avoir des effets néfastes s’il est présent en excès., s’accumulent progressivement dans la media des artères.
À un moment donné, la plaque peut se fissurer, déclenchant la formation d’un caillot qui perturbe la circulation sanguine.

Une Plaque se Fissure
Lorsqu’une plaque d’athérome se fissure, le corps réagit en lançant un mécanisme de réparation pour colmater cette brèche.
Ce processus commence par l’activation des plaquettesLes plaquettes sont de petites morceaux de cellules fragmentées produites par la moelle osseuse. Elles sont essentielles pour la coagulation sanguine. >> sanguines, qui jouent un rôle clé dans la coagulation.

C’est le « 911 » pour les Plaquettes
Les plaquettesLes plaquettes sont de petites morceaux de cellules fragmentées produites par la moelle osseuse. Elles sont essentielles pour la coagulation sanguine. >> sont de petites particules circulant dans le sangLe sang est composé de globules rouges, de globules blancs, de plaquettes et de plasma. Les globules rouges sont responsables du transport de l’oxygène et du dioxyde de carbone. Les globules blancs constituent notre système de défense >>, issues de gros fragments de cellules situées dans la moelle osseuse. Elles ont une fonction essentielle : elles interviennent dans la coagulation, un processus qui arrête les saignements en colmatant les brèches dans les vaisseaux sanguins.
Comprendre la coagulation sanguine
Lorsqu’une personne se coupe, le sang s’écoule en raison d’une brèche dans les vaisseaux. Pour stopper l’hémorragie, l’organisme lance un signal d’alarme, comme un appel d’urgence. La coagulation sanguine est le processus naturel qui intervient pour refermer la plaie.

La formation du caillot
Les plaquettes sont les premières à répondre à cet appel d’urgence. Lorsqu’elles entrent en contact avec les couches internes du vaisseau, appelées intima, elles changent de forme, développent des sortes de tentacules et commencent à s’agglutiner les unes aux autres. Cette agglomération forme la base du caillot.
Simultanément, les plaquettesLes plaquettes sont de petites morceaux de cellules fragmentées produites par la moelle osseuse. Elles sont essentielles pour la coagulation sanguine. >> libèrent des substances qui attirent encore plus de plaquettesLes plaquettes sont de petites morceaux de cellules fragmentées produites par la moelle osseuse. Elles sont essentielles pour la coagulation sanguine. >> et déclenchent la transformation de certaines protéinesLes protéines sont des éléments fondamentaux fabriqués par les cellules de notre corps. Elles jouent un rôle essentiel dans de nombreuses fonctions biologiques, agissant comme des hormones, des anticorps, et même des transporteurs de cholestérol, entre autres. sanguines en filaments.
Ces filaments créent un filet autour des plaquettesLes plaquettes sont de petites morceaux de cellules fragmentées produites par la moelle osseuse. Elles sont essentielles pour la coagulation sanguine. >> et des globules rouges, renforçant ainsi la structure du caillot et le rendant plus hermétique pour combler la brèche de manière efficace.

C’est le Même Processus dans la Coronaire
Lorsque la plaque de cholestérolLe cholestérol est essentiel au bon fonctionnement du corps humain, mais il peut aussi avoir des effets néfastes s’il est présent en excès. se fissure dans une artère coronaireLes deux artères coronaires, la droite et la gauche, forment le réseau sanguin qui alimente le cœur en oxygène et en nutriments. Elles sont situées directement à la surface du cœur et se ramifient en branches qui >>, le même processus de coagulation se déclenche pour colmater la brèche. Les plaquettesLes plaquettes sont de petites morceaux de cellules fragmentées produites par la moelle osseuse. Elles sont essentielles pour la coagulation sanguine. >> se rassemblent et forment un caillot pour réparer la lésion, tout comme lors d’une coupure.
Cependant, dans les artères coronairesLes deux artères coronaires, la droite et la gauche, forment le réseau sanguin qui alimente le cœur en oxygène et en nutriments. Elles sont situées directement à la surface du cœur et se ramifient en branches qui >>, la formation de ce caillot peut avoir des conséquences graves. Il peut entraîner soit une obstruction partielle du vaisseau, soit une obstruction complète.
Dans les deux cas, cela perturbe l’apport d’oxygène au muscle cardiaque, ce qui peut provoquer des complications importantes, telles que l’angine instable ou, dans les cas plus sévères, un infarctus du myocarde.
Obstruction Partielle de l’Artère Coronaire – Angine Instable
Lorsqu’un caillot obstrue partiellement une artère coronaireLes deux artères coronaires, la droite et la gauche, forment le réseau sanguin qui alimente le cœur en oxygène et en nutriments. Elles sont situées directement à la surface du cœur et se ramifient en branches qui >> ou l’une de ses branches, le muscle cardiaque alimenté par cette artère continue de recevoir de l’oxygène, mais en quantité insuffisante. Cette situation, instable et à risque, est connue sous le nom d’angine instable, désormais appelée Non-STÉMI (Infarctus du myocarde sans élévation du segment ST) dans le jargon médical.
La formation d’un caillot dans les artères coronairesLes deux artères coronaires, la droite et la gauche, forment le réseau sanguin qui alimente le cœur en oxygène et en nutriments. Elles sont situées directement à la surface du cœur et se ramifient en branches qui >> est un processus dynamique. Tout comme notre corps possède un système de coagulation pour sceller les brèches dans les vaisseaux sanguins, il dispose également d’un mécanisme de dissolution des caillots.
Ces deux systèmes travaillent en équilibre : la coagulation forme des caillots pour colmater les vaisseaux endommagés, tandis que le processus de dissolution limite la taille du caillot pour éviter une obstruction excessive. Cette interaction constante, comparable au yin et yang, régule la taille du caillot.

Dans certains cas, des fragments de ce caillot peuvent se détacher et migrer plus loin dans les petites branches de l’artère, causant des obstructions distales qui peuvent affecter d’autres zones du muscle cardiaque, rendant la situation encore plus complexe et dangereuse.
Situation Instable
La fluctuation de la taille du caillot dans l’artère coronaireLes deux artères coronaires, la droite et la gauche, forment le réseau sanguin qui alimente le cœur en oxygène et en nutriments. Elles sont situées directement à la surface du cœur et se ramifient en branches qui >> entraîne des symptômes variables dans le temps.
Typiquement, les malaises ou douleurs thoraciques surviennent par épisodes, de durée et d’intensité changeantes, pouvant se manifester aussi bien à l’effort qu’au repos.
Cet état instable présente un risque sérieux, car l’artère pourrait se boucher complètement à tout moment, entraînant alors une crise cardiaque ou STEMI (Infarctus du myocarde avec élévation du segment ST), une urgence cardiaque qui nécessite une prise en charge immédiate.

Il Faut Consulter Rapidement
En présence de tels symptômes, il est crucial de consulter un professionnel de la santé le plus rapidement possible.
Il est recommandé de se rendre directement à l’urgence, car une intervention rapide peut prévenir des dommages irréversibles au cœur et sauver des vies.

Le Traitement de l'Angine Instable
Le traitement de l’angine instable vise d’abord à « éclaircir » le sangLe sang est composé de globules rouges, de globules blancs, de plaquettes et de plasma. Les globules rouges sont responsables du transport de l’oxygène et du dioxyde de carbone. Les globules blancs constituent notre système de défense >> pour ralentir la formation du caillot dans l’artère coronaireLes deux artères coronaires, la droite et la gauche, forment le réseau sanguin qui alimente le cœur en oxygène et en nutriments. Elles sont situées directement à la surface du cœur et se ramifient en branches qui >>.
Le médecin prescrit une médication orale qui agit en inhibant l’action des plaquettesLes plaquettes sont de petites morceaux de cellules fragmentées produites par la moelle osseuse. Elles sont essentielles pour la coagulation sanguine. >>, empêchant ainsi leur agglutination. En parallèle, un autre médicament est administré par voie intraveineuse pour ralentir le processus de coagulation, réduisant ainsi la probabilité de formation d’un caillot.
Dans un deuxième temps, le médecin procède généralement à une coronarographie, un examen qui permet de visualiser les artères coronairesLes deux artères coronaires, la droite et la gauche, forment le réseau sanguin qui alimente le cœur en oxygène et en nutriments. Elles sont situées directement à la surface du cœur et se ramifient en branches qui >> et d’identifier l’obstruction responsable des symptômes. Si une obstruction significative est détectée, un déblocage de l’artère est souvent réalisé à l’aide d’un tuteur coronarien, communément appelé stent, pour maintenir l’artère ouverte et rétablir un flux sanguin normal.
Qu’est-ce qu’implique une Coronarographie
La coronarographie est un examen réalisé sous anesthésie locale, mais un sédatif peut être administré pour améliorer le confort du patient pendant la procédure. Le patient est allongé sur une table d’examen, tandis qu’un appareil, comportant une caméra, est positionné au-dessus de lui pour capturer des images sous différents angles.
Le médecin commence par effectuer une piqûre dans l’artère du poignet (ou, moins souvent, dans celle de la cuisse). Cette piqûre sert de point d’entrée pour introduire des cathéters, qui sont de fins tubes de plastique. Ces cathéters sont ensuite guidés jusqu’aux artères coronairesLes deux artères coronaires, la droite et la gauche, forment le réseau sanguin qui alimente le cœur en oxygène et en nutriments. Elles sont situées directement à la surface du cœur et se ramifient en branches qui >>, permettant d’obtenir un accès direct aux vaisseaux qui alimentent le cœur.
Une fois en place, un produit de contraste à base d’iode est injecté dans les artères coronairesLes deux artères coronaires, la droite et la gauche, forment le réseau sanguin qui alimente le cœur en oxygène et en nutriments. Elles sont situées directement à la surface du cœur et se ramifient en branches qui >>. Ce liquide permet de visualiser les artères par rayons X, rendant possible l’identification de la coronaire responsable de l’obstruction. L’ensemble de la procédure est généralement indolore, mis à part la piqûre initiale.
À lire: Coronarographie

La Réparation de l'Artère par Ballon et Prothèse Métallique
Lorsqu’une angioplastie coronarienne est possible, le médecin procède immédiatement pour réparer l’artère coronaireLes deux artères coronaires, la droite et la gauche, forment le réseau sanguin qui alimente le cœur en oxygène et en nutriments. Elles sont situées directement à la surface du cœur et se ramifient en branches qui >> endommagée. Le patient est tenu informé de chaque étape.
L’angioplastie consiste à utiliser des cathéters pour réparer l’artère obstruée. Celui-ci est placé à l’entrée de la coronaire concernée, servant à transporter le matériel nécessaire à l’intervention.
À lire: Angioplastie coronarienne – PCI

Le Fil Guide Métallique, une « Voie Ferrée »
Un fil métallique très fin est inséré dans la coronaire pour franchir la lésion. Ce fil guide sert de « voie ferrée » pour amener les instruments à l’endroit exact où se trouve l’obstruction.
Le Cathéter Ballon
Un cathéter ballon est ensuite avancé jusqu’au centre de la lésion. Une fois en position, le ballon est gonflé pour dilater l’obstruction.
Cette action écrase la plaque et le caillot contre la paroi de l’artère, créant ainsi un passage plus large pour permettre au sangLe sang est composé de globules rouges, de globules blancs, de plaquettes et de plasma. Les globules rouges sont responsables du transport de l’oxygène et du dioxyde de carbone. Les globules blancs constituent notre système de défense >> de circuler. Après la dilatation, le ballon est dégonflé et retiré.
L’Endoprothèse ou « Stent »
Pour améliorer les résultats à long terme, une endoprothèse, également appelée stent, est déployée au niveau du blocage résiduel.
Il s’agit d’une petite structure métallique en forme de ressort. Le stent est placé sur un cathéter ballon qui le transporte dans l’artère, recroquevillé sur lui-même. En gonflant le ballon, le stent se déploie et se fixe contre la paroi de l’artère. Le ballon est ensuite dégonflé et retiré, tandis que le stent reste en place de manière permanente, maintenant l’artère ouverte.
Aujourd’hui, presque tous les stents sont recouverts de médicaments qui réduisent le risque de récidive en limitant la formation de nouvelles obstructions à l’endroit où il a été placé. Cela permet d’améliorer les résultats à court, moyen et long terme pour les patients.
À lire: À propos des stents

Aucun Rejet par le Corps Humain
Bien que l’endoprothèse (stent) soit un corps étranger, elle n’est pas rejetée par l’organisme.
Cependant, elle peut stimuler l’activité des plaquettesLes plaquettes sont de petites morceaux de cellules fragmentées produites par la moelle osseuse. Elles sont essentielles pour la coagulation sanguine. >>, favorisant ainsi la formation d’un caillot dans l’artère où elle a été implantée, phénomène appelé thrombose de la prothèse. Lorsque cela se produit, l’endoprothèse peut se retrouver complètement obstruée.

Prévention de la Thrombose de Stent
Pour éviter cette complication, le médecin prescrit une combinaison de médicaments antiplaquettaires à prendre quotidiennement.
L‘aspirine est prescrite à vie, tandis qu’un deuxième médicament antiplaquettaire doit être pris pendant au moins un mois, souvent pour une période d’un an, et parfois plus longtemps, selon les besoins spécifiques du patient.

Intégration du Stent dans le Vaisseau avec le Temps
Cette double thérapie antiplaquettaire protège contre la formation de caillots sur le stent.
Avec le temps, les cellules du corps vont recouvrir complètement l’endoprothèse, intégrant ainsi le stent à la paroi du vaisseau, généralement dans les semaines ou mois suivant l’implantation.
Ne Jamais Arrêter les Médicaments sans Avis Médical
Il est crucial de ne jamais interrompre la prise des médicaments antiplaquettaires sans consulter un cardiologue, même en cas d’intervention chirurgicale mineure.
L’arrêt de cette médication expose le patient à un risque élevé de thrombose du stent, une complication grave qui peut être fatale. La principale cause des thromboses soudaines de stent est l’arrêt prématuré des traitements antiplaquettaires.

Réparation des Artères par Chirurgie « à Cœur Ouvert »
Dans certains cas, l’angioplastie n’est pas suffisante pour réparer les artères coronairesLes deux artères coronaires, la droite et la gauche, forment le réseau sanguin qui alimente le cœur en oxygène et en nutriments. Elles sont situées directement à la surface du cœur et se ramifient en branches qui >>, en raison de la quantité, de la complexité ou de l’emplacement des blocages. Lorsque ces obstructions sont trop étendues ou difficiles à atteindre, une revascularisation par chirurgie est alors envisagée.
Cette intervention, communément appelée chirurgie à cœur ouvert, consiste à contourner les artères obstruées en utilisant des vaisseaux prélevés ailleurs dans le corps pour rétablir la circulation sanguine vers le muscle cardiaque. Cette approche est souvent utilisée chez les patients présentant plusieurs obstructions ou des blocages complexes.
À lire: Chirurgie de pontages

L’Option de Traitement par Médication
Lorsque ni l’angioplastie ni la chirurgie ne sont envisageables, les patients peuvent être pris en charge avec une thérapie médicamenteuse ajustée.
Cette option repose sur l’administration de médicaments visant à contrôler les symptômes, ralentir la progression de la maladie et améliorer la qualité de vie des patients. Les traitements incluent généralement des antiplaquettaires, des bêtabloquants, des statines et d’autres médicaments visant à optimiser la santé cardiovasculaire.
Deux Catégories de Traitement Après un Événement Aigu au Cœur
À la suite d’un événement aigu, tel que l’angine instable, le traitement prescrit lors de l’hospitalisation se divise en deux catégories : pharmacologique et non pharmacologique.
Thérapie Pharmacologique
La thérapie pharmacologique, en plus des médicaments antiplaquettaires, inclut des traitements qui aident le cœur à fonctionner plus efficacement et à contrôler la tension artérielle ainsi que le taux de cholestérolLe cholestérol est essentiel au bon fonctionnement du corps humain, mais il peut aussi avoir des effets néfastes s’il est présent en excès..
L’aspirine, prescrite à vie pour ces patients, fait partie intégrante de cette thérapie.
Thérapie Non Pharmacologique
Les interventions non pharmacologiques sont tout aussi cruciales, voire plus, que la médication. Elles reposent principalement sur l’adoption de nouvelles habitudes de vie pour réduire le risque de futurs événements cardiaques.

Adopter de saines habitudes de vie
Pour limiter les risques de récidive, certains changements au mode de vie sont nécessaires, tels que :
- Arrêter de fumer.
- Surveiller son alimentation.
- Perdre du poids.
- Faire de l’exercice régulièrement.
- Surveiller la tension artérielle et le taux de cholestérolLe cholestérol est essentiel au bon fonctionnement du corps humain, mais il peut aussi avoir des effets néfastes s’il est présent en excès..
À lire : Saines habitudes de vie
Personne n’est à l’abri
Tout le monde peut être touché par une maladie des artères coronairesLes deux artères coronaires, la droite et la gauche, forment le réseau sanguin qui alimente le cœur en oxygène et en nutriments. Elles sont situées directement à la surface du cœur et se ramifient en branches qui >>, personne n’est à l’abri. Il est donc essentiel de rester vigilant, autant pour soi-même que pour les autres, en étant capable de reconnaître les signes et symptômes de cette maladie.
De plus, il est important de connaître les facteurs aggravants tels que le diabète, l’hypertension artérielle et un taux élevé de cholestérolLe cholestérol est essentiel au bon fonctionnement du corps humain, mais il peut aussi avoir des effets néfastes s’il est présent en excès..
Vaut mieux prévenir
La prévention reste le meilleur moyen de se protéger et de réduire les risques de développer cette condition. En adoptant un mode de vie sain et en surveillant ces facteurs de risque, on peut réduire considérablement le risque de maladie coronarienne.










