Installation d’un pacemaker

Un pacemaker, également appelé cardiostimulateur ou stimulateur cardiaque, est un dispositif électronique conçu pour réguler l’activité électrique du cœur, essentielle à sa contraction efficace.
Ce petit appareil se compose de deux parties principales :
- Le boîtier, contenant les circuits électroniques et une pile, qui génère les impulsions électriques nécessaires.
- Les électrodes, des fils conducteurs qui transmettent ces impulsions électriques entre le cœur et le boîtier pour synchroniser les battements cardiaques.
Pour en savoir plus : Qu’est-ce qu’un pacemaker?

Lorsque son installation est nécessaire
Un pacemaker est indiqué chez les patients souffrant de certains troubles du rythmeUn trouble du rythme ou avoir de l’arythmie, c’est avoir un problème avec le système électrique qui fait battre le cœur. Lire plus On trouve deux grandes catégories de problèmes : des troubles d’excitation et des troubles >> cardiaque.
Son implantation peut se faire dans deux contextes :
- Hospitalisation courte : lorsque la correction de l’activité électrique du cœur est urgente.
- Intervention planifiée : dans des cas non urgents, l’installation peut être réalisée en externe, sur rendez-vous.
Prise de rendez-vous
Lorsque l’installation d’un cardiostimulateur est recommandée, le médecin adresse une demande à une institution compétente pour organiser l’intervention.

Rencontre de préadmission
L’hôpital contacte ensuite le patient pour planifier une rencontre préparatoire avant la chirurgie, généralement réalisée en mode chirurgie d’un jour.
Lors de cette rencontre, il est essentiel d’apporter une liste à jour de tous les médicaments pris par le patient.
Le jour de l’intervention
Accueil et préparation
Le jour de l’intervention, le patient est accueilli par l’équipe médicale qui assure sa préparation. Il est impératif d’être à jeun depuis minuit la veille.
Médication
Le patient doit suivre rigoureusement les consignes médicales concernant sa médication habituelle.
Certains traitements, notamment les anticoagulants, doivent être interrompus la veille ou le jour même. En cas de doute, il est préférable de ne pas prendre les médicaments et d’en informer l’équipe médicale dès l’arrivée à l’hôpital.

Mise à jour du dossier
Un court questionnaire est rempli pour actualiser les informations médicales, incluant les allergies connues.
Préparation du patient
Le patient revêt une jaquette d’hôpital. Une infirmière installe un ou deux accès veineux pour permettre l’administration d’eau saline ou de médicaments, si nécessaire, pendant la procédure.
Hospitalisation éventuelle
Selon les cas, le patient peut être amené à rester à l’hôpital jusqu’au lendemain matin pour observation.
Formulaire de consentement
Après avoir été informé des risques associés à cet examen, le patient doit signer un formulaire de consentement. Ces risques sont détaillés plus loin dans ce texte.
À ce stade, le médecin considère que les bénéfices de l’examen l’emportent sur les risques.

Risques de la procédure
Avant de procéder à l’installation d’un pacemaker, le médecin évalue attentivement les bénéfices et les risques pour s’assurer que cette intervention est la meilleure option pour le patient.
Bien que l’installation d’un pacemaker soit généralement sécuritaire, elle comporte certains risques, comme toute intervention médicale.
Risque de décès
Le risque de décès associé à cette procédure est extrêmement rare, estimé à moins de 1 pour 1000.
Complications majeures
Les risques majeurs, estimés à 5-7 %, incluent des complications nécessitant une correction pendant ou après l’intervention.
Ces complications peuvent survenir pendant la procédure ou dans les jours et semaines qui suivent.
-Complications pendant l’installation du pacemaker :
- Pneumothorax : Il peut survenir si l’aiguille utilisée pour ponctionner la veine sous-clavière transperce accidentellement l’enveloppe du poumon, entraînant une fuite d’air dans le thorax.
- Saignement important : Une hémorragie nécessitant une intervention immédiate peut survenir durant la procédure.
- Épanchement péricardique : Ce saignement dans l’enveloppe entourant le cœur peut être causé par une électrode qui transperce accidentellement le ventricule droit.
-Complications suivant l’implantation :
- Infection : Au site de l’incision ou autour du boîtier du pacemaker.
- Hématome : Accumulation de sangLe sang est composé de globules rouges, de globules blancs, de plaquettes et de plasma. Les globules rouges sont responsables du transport de l’oxygène et du dioxyde de carbone. Les globules blancs constituent notre système de défense >> au site de l’intervention.
- Déplacement des électrodes : Lorsque l’une des sondes se déplace et perd son contact adéquat avec le cœur, ce qui peut interrompre la stimulation.
- Thrombose : Une obstruction veineuse causée par les sondes insérées dans la veine sous-clavière.

Ces risques, bien que réels, sont gérés par une équipe médicale expérimentée. Des précautions telles que l’administration d’antibiotiques prophylactiques et une surveillance attentive post-procédure sont mises en place pour minimiser ces éventualités.
Chaque patient est informé des risques spécifiques avant la procédure, et des mesures sont prises pour s’assurer que les bénéfices surpassent les risques.
L’appel en salle
Lorsque le moment est venu, le patient est conduit dans la salle où se déroulera l’intervention. Avant de commencer, des antibiotiques sont administrés via le cathéter veineux préalablement installé afin de prévenir toute infection liée à la procédure.
Une fois ces étapes préparatoires complétées, l’équipe médicale procède à l’intervention, assurant le retour du patient dans cette même salle pour la phase de récupération après l’opération.
L’entrée en salle
Le patient est accueilli par une équipe spécialisée qui l’aide à passer de la civière à la table d’examen.
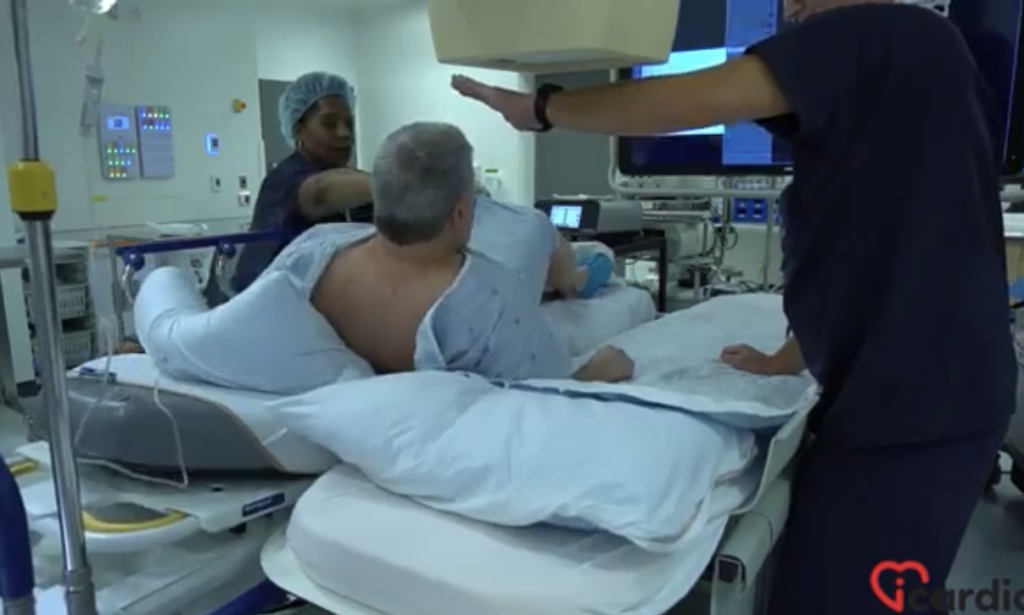
La salle d’intervention, ressemblant à une salle de chirurgie, peut sembler impressionnante. Le personnel porte des équipements stériles tels que des masques, des bonnets chirurgicaux et des vêtements plombés pour se protéger des rayons X utilisés durant l’intervention.
La température ambiante, volontairement fraîche, assure le bon fonctionnement des équipements médicaux.
Pour garantir le confort du patient et apaiser son éventuelle anxiété, une sédation est administrée via le cathéter veineux déjà en place.
Le haut du corps du patient est dénudé, et des électrodes sont positionnées à différents endroits sur sa peau pour surveiller son activité cardiaque.
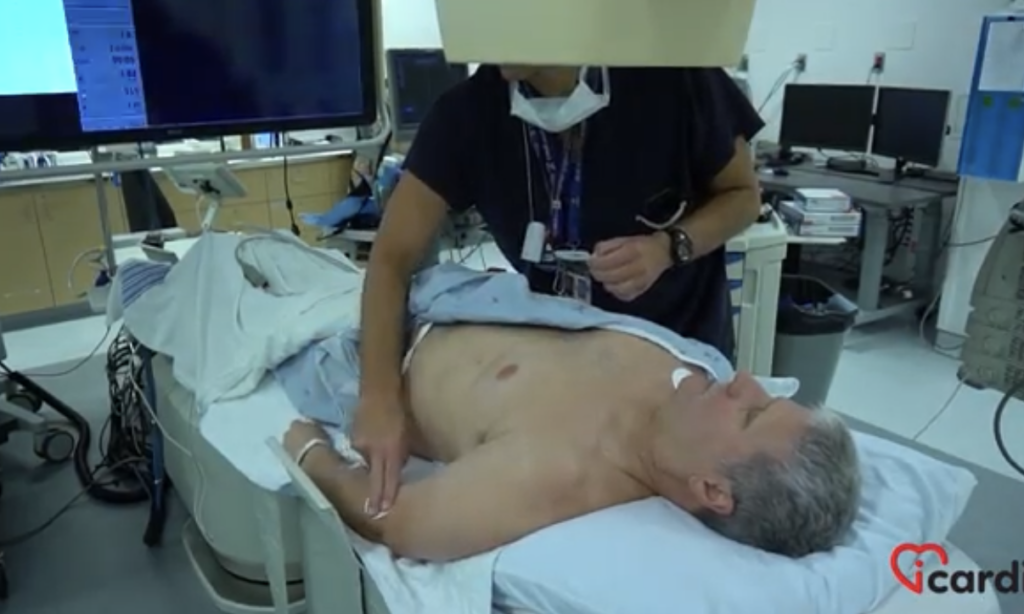
L’implantation du pacemaker se fait généralement dans la partie supérieure gauche du thorax.
Un liquide antiseptique, souvent froid, est appliqué généreusement pour désinfecter la zone. Ce liquide peut provoquer une sensation temporaire de froid ou d’échauffement, notamment chez les hommes ayant subi un rasage préalable de la poitrine.

Après la désinfection, un drap stérile est disposé sur la poitrine du patient pour minimiser les risques d’infection.
À ce stade, il est essentiel que le patient reste immobile pour la durée de l’intervention.
Anesthésie
L’implantation d’un pacemaker ne nécessite pas d’anesthésie générale.
Une anesthésie locale est utilisée pour engourdir la zone ciblée, rendant ainsi la procédure indolore tout en maintenant le patient éveillé.
La procédure en soi
L’intervention d’implantation d’un stimulateur cardiaque est relativement simple et généralement bien tolérée. Une petite incision est réalisée au niveau de la poitrine, généralement sur le côté gauche, afin de créer une poche sous la peau destinée à accueillir le boîtier du pacemaker.

À partir de cette incision, le médecin identifie et ponctionne la veine sous-clavière, qui permet d’introduire une ou plusieurs sondes, aussi appelées électrodes, reliées au boîtier.
Ces sondes sont acheminées jusqu’au cœur à l’aide d’un guidage radiologique (rayons X) pour garantir leur positionnement précis et leur bon fonctionnement.
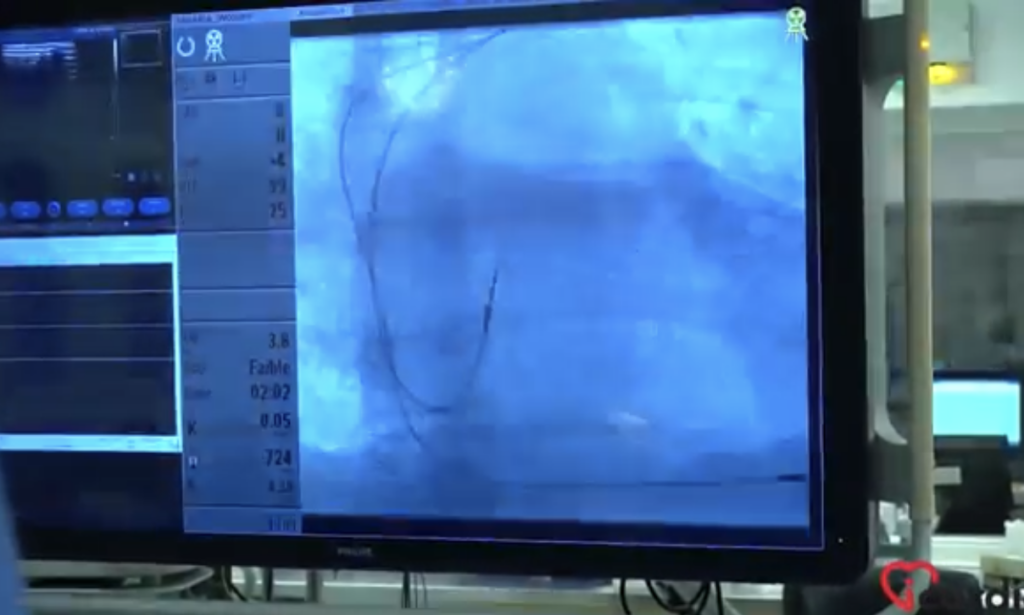
Une fois les électrodes en place et leur fonctionnement validé, la poche cutanée est refermée à l’aide de points de suture résorbables. Ces fils fondants se dissolvent naturellement dans les jours suivant l’intervention, éliminant ainsi le besoin de retrait manuel des sutures.
Le retour dans la salle de préparation et surveillance
Après l’intervention, le patient est ramené dans la salle où il a été accueilli plus tôt dans la journée. Une période de surveillance est alors mise en place pour vérifier son état général et le bon fonctionnement du stimulateur cardiaque récemment implanté.
Cette étape est essentielle pour détecter rapidement toute complication éventuelle, comme un saignement au site d’incision ou une anomalie dans le fonctionnement de l’appareil.
La durée de la surveillance varie selon les protocoles propres à chaque établissement de santé et en fonction de l’état de santé global du patient.

Dans certains cas, le patient peut être autorisé à quitter l’hôpital le jour même, tandis que d’autres situations peuvent nécessiter une observation prolongée jusqu’au lendemain.
Au départ du patient
Avant de quitter l’hôpital, le patient reçoit une fiche d’information contenant les détails essentiels sur le stimulateur cardiaque implanté. Ce document inclut les caractéristiques techniques de l’appareil, son numéro de série, ainsi que le nom du fabricant.
Quelques jours après son retour à domicile, une carte plastifiée contenant les mêmes informations sera envoyée par la poste. Cette carte est utile pour les suivis médicaux, ainsi que pour informer les professionnels de santé lors de futures consultations ou interventions. Il est recommandé de la conserver en permanence avec soi.
Quelle est la suite à la maison ?
Avant de quitter l’hôpital, le patient reçoit des recommandations écrites détaillant les soins à apporter, la surveillance nécessaire et les précautions à prendre dans les jours suivant l’intervention.
Ce document est crucial, car il est fréquent que le patient oublie une partie des conseils donnés verbalement par l’équipe médicale.
Parmi les points abordés figurent notamment :
- les soins à prodiguer à la plaie,
- les signes qui devraient alerter et nécessiter une consultation médicale,
- les activités à éviter temporairement,
- les mythes et réalités concernant le port d’un pacemaker.
Pour plus d’informations, lire : Un nouveau pacemaker à la maison

Après une courte période de convalescence, la plupart des patients peuvent reprendre une vie normale, avec quelques ajustements mineurs selon les recommandations médicales.
Suivi du pacemaker ou cardiostimulateur
Un premier rendez-vous à une clinique spécialisée est généralement programmé dans les 1 à 2 mois suivant l’implantation. Lors de cette visite, un médecin ou un professionnel de la santé examine la plaie pour s’assurer d’une bonne cicatrisation et vérifie le fonctionnement du pacemaker à l’aide d’un appareil de programmation spécifique.
Ce suivi permet également au patient d’obtenir des réponses à ses questions concernant l’utilisation et l’entretien de son cardiostimulateur. L’équipe médicale veille à expliquer les réglages effectués et à donner des conseils pour optimiser l’utilisation du dispositif.
Ce contrôle régulier est essentiel pour garantir le bon fonctionnement de l’appareil et la sécurité du patient, tout en offrant une opportunité de répondre à ses préoccupations.

Modalités de suivi du pacemaker ou cardiostimulateur
Le suivi du pacemaker peut être assuré de deux manières principales : soit par des visites en clinique spécialisée, soit à distance grâce à des technologies de télésurveillance.
• Suivi en clinique spécialisée
La méthode la plus courante consiste à se rendre une ou deux fois par an dans une clinique spécialisée en cardiostimulation.
Lors de ces consultations, le pacemaker est évalué pour vérifier son bon fonctionnement et effectuer les ajustements nécessaires si besoin. Ces rendez-vous permettent également d’examiner l’état général du patient et de répondre à ses questions.
Pour en savoir plus : Clinique du pacemaker.
• Suivi à distance
Le suivi à distance constitue une alternative pratique et efficace. Grâce à un dispositif sans fil installé à domicile, souvent placé dans la chambre à coucher, les données du pacemaker sont transmises automatiquement et régulièrement au centre spécialisé.
Ce type de suivi permet parfois de détecter plus rapidement des anomalies ou des changements dans le fonctionnement de l’appareil, bien avant les visites planifiées.
Cette solution est particulièrement avantageuse pour les patients vivant loin des cliniques spécialisées ou pour ceux qui souhaitent éviter des déplacements, notamment en période de conditions météorologiques difficiles. Elle offre également une tranquillité d’esprit supplémentaire grâce à une surveillance continue et proactive.

Transmission des résultats au médecin demandeur
Les résultats de l’installation du stimulateur cardiaque sont communiqués directement au médecin qui a initialement fait la demande pour cette procédure.

Demande de copie pour un autre médecin
Si un autre professionnel de la santé, tel que votre médecin de famille ou un spécialiste différent, doit être informé de cette intervention, il est important de le préciser. Sinon, ces médecins ne reçoivent pas automatiquement une copie du rapport.
Pour que les résultats leur soient transmis, il suffit de fournir au personnel médical le nom et les coordonnées du médecin en question. Cette demande peut être faite à tout moment, avant ou après l’intervention.








